Corona-Effekte oder die Krise als Chance
http://doi.org/10.24945/MVF.3.21.1866-0533.2316
>> Die Corona-Pandemie hat in aller Deutlichkeit drei strukturelle Problembereiche in das Bewusstsein der Öffentlichkeit sowie von Entscheidern in Politik, Medizinindustrie und medizinischen Leistungsanbietern gerückt: Die Anfälligkeit globaler Lieferketten (von Eiff, 2020) bei Medizinprodukten (Angiographiekatheder, Kitpacks, Wunddrainagen) und Arzneimitteln (Propofol, Oxitocin, Gicht- und Schilddrüsenarzneien, Schmerzmittel) bewirkte eine bedrohliche Unterversorgung gerade in therapieintensiven Bereichen (z.B. Onkologie). Die mangelnde Verfügbarkeit von Arzneimitteln zur Tumorbehandlung zwang u.a. zum Verlassen der First-Line-Therapie (z.B. PEB-Therapie bei Hodentumor) und erforderte eine Umstellung von Patienten mitten im Therapiezyklus. Lieferabrisse bei persönlicher Schutzausrüstung bescherten einerseits Kostensteigerungen ohne ausreichende Gegenfinanzierung und erschwerten andererseits die medizinische Versorgung organisatorisch sowie zeitlich und bewirkten ein gesteigertes Infektionsrisiko für medizinisches Personal und Patienten (von Eiff, 2021). Corona hat offenbart, dass medizinische Versorgungsqualität in zunehmendem Maß auch von „Bagatelle-Produkten“ abhängt. Das Fehlen einer NaCl-Spülung für eine transuterale Resektion führt zur Absetzung des Eingriffs; damit bewirkt ein Produkt mit Kosten im einstelligen Euro-Bereich negative Konsequenzen für das Patientenbefinden und führt zu einem Erlösverlust in der Größenordnung von 7.000 Euro.
Solche Situationen sind für Mitarbeiter im Medizinbetrieb frustrierend, beeinträchtigen die Motivation und lassen am Sinnbezug ihrer Arbeit und an der Wertschätzung ihres Berufsstandes zweifeln, da aus deren Sicht am „falschen Objekt gespart wurde“.
Die Digitalisierungslücke, d.h. der im internationalen Vergleich extrem niedrige „digitale Reifegrad“ deutscher medizinischer Leistungsanbieter, erwies sich als Hindernis auf dem Weg zur Etablierung einer pandemiegerechten Organisation für ein effektives Infektionsmanagement (Corona-App) ebenso wie für eine Plattform-gesteuerte Versorgungslogistik zum Abgleich von objektivem Bedarf und regionaler Verfügbarkeit systemkritischer Produkte. Das Fehlen telemedizinischer Dienste, von Plattformen für virtuelle Arztbesuche, von Tele-Monitoring-Optionen zur Betreuung von Patienten im häuslichen Bereich und von Diagnose- und Therapie unterstützenden Smartphone-Apps (von Eiff MC, 2020) führte (auch aus Angst vor einer Corona-Infektion) zu einem teilweise bedenklichen Rückgang von Patientenzahlen in Praxen, Krankenhäusern und Notaufnahmen (Mangiapane et al., 2021): Die medizinischen Spätfolgen und volkswirtschaftlichen Kosten unterlassener Vorsorgeuntersuchungen bei Brustkrebs-Screening (-83%), Hautkrebs-Screening (-70%)
und diagnostischen Koloskopien sowie die Konsequenzen des Rückgangs ambulanter Behandlungsfälle (-23%) lassen sich erahnen. Digitale Behandlungsplattformen mit virtueller Arztkonsultation bewirken Kontaktreduktionen, vereinfachen die Dokumentations- und Abrechnungsprozesse, ermöglichen zeitlich parallele Zweitmeinungsabrufe, nutzen knappe
Arzt-Ressourcen effizienter aus und erhöhen die Verfügbarkeit medizinischer Leistungen in der Fläche.
Der über Jahre aufgebaute Fachkräftemangel in medizinischen Berufen, der direkt einhergeht mit einer Verschlechterung der Arbeitsbedingungen, erhöht das Risiko von Behandlungsfehlern und wirkt sich negativ auf Motivation und Engagement-Bereitschaft der „am Bett tätigen Berufsgruppen“ aus. In der Pandemie waren es nicht Beatmungsgeräte oder Intensivbetten, sondern fehlende medizinische Fachkräfte, insbesondere in der Pflege, die sich zum entscheidenden Engpass in der Patientenversorgung herauskristallisierten.
Ursachen der Strukturmängel:
Investitionsstau, Kostendruck und Führungsdefizite
Die politisch Verantwortlichen haben trotz gesetzlicher Verpflichtung über Jahre hinweg nicht für eine Substanz erhaltende Investitionsfinanzierung der Krankenhäuser gesorgt und zusätzlich über das DRG-Vergütungssystem den Kostendruck auf den Medizinbetrieb erhöht. Der dadurch ausgelöste Wettbewerb um Leistungsmengen behinderte die Zentrenbildung, stand der Organisation von Versorgungsnetzen entgegen, bewirkte Doppelarbeit zwischen Krankenhäusern, Verschwendung von Ressourcen und Qualitätsverlust in der Medizin.
Die Krankenhäuser haben versucht, mit zwei Maßnahmen dem seit Jahren sich verstärkenden Kostendruck zu begegnen:
• Kostensenkung durch Personalabbau, vorwiegend in der Pflege, mit der Konsequenz von Arbeitsverdichtung und Zeitdruck verschlechterte die Arbeitsbedingungen, erhöhte die Fehleranfälligkeit klinischer Prozesse und damit die Versorgungsqualität für Patienten, demotivierte die Engagierten und war Ursache für eine Flucht in medizinfremde Berufe. Gleichzeitig zeigte sich, dass diese belastenden Arbeitsbedingungen mit dem Phänomen der Feminisierung der Medizin sowie den Lebensentwürfen und Berufswelt-Vorstellungen der in das Berufsleben eintretenden Generationen Y und Z nicht kompatibel waren („Work Life Balance“). Hinzu kam das Manko einer im Hinblick auf Leistungsanforderung und Verantwortung als unzureichend empfundenen Entlohnung. Der dringend benötigte Nachwuchs wurde abgeschreckt und bevorzugte im branchenübergreifenden „War for Talent“ einen Berufsweg in anderen Industrien.
• Kostensenkung durch die Beschaffungsphilosophie des „preisorientierten Einkaufs“ führte dazu, dass der niedrigste Preis eines Medizinprodukts die Lieferantenauswahl steuert und nicht dessen Wirkung auf Prozess-Effizienz und Patienten-Outcome, also dessen Wertbeitrag. Kurzfristige Lieferverträge in Verbindung mit an Niedrigpreisen orientierten Ausschreibungsverfahren bewirkten einen „Lopez-Effekt“: Die Produktqualität wurde seitens der Hersteller kostensenkend auf die Basisfunktionalität reduziert, wodurch die Handhabung von Medizinprodukten umständlicher wurde und die Prozess-Effizienz im Medizinbetrieb sich verschlechterte. Der durch Einkaufsmanager und Controller ausgeübte Zwang zur Nutzung von billigen Medizinprodukten, die mit umständlicher Handhabung und Gebrauchsrisiken verbunden sind, wurde von Pflegekräften und Ärzten als Ausdruck mangelnder Wertschätzung ihrer Arbeit wahrgenommen.
• Diese einseitig auf Kostensenkung gerichtete Ökonomisierung der Medizin hat dazu beigetragen, dass medizinisch geprägte Berufsstände im Hinblick auf den Sinn und Zweck ihres Tuns („Purpose“) ins Zweifeln gerieten und mangelnde Wertschätzung ihrer Arbeit beklagten.
Die Medizinindustrie hat auf diesen Preisdruck reagiert mit wertanalytischer Optimierung von Produkten (siehe Lopez-Effekt: Reduktion auf Basisfunktionalität) und dem Aufbau internationaler Lieferketten nach dem Handlungsprinzip „Economies of Scale“: d.h. die Auswahl von Lieferanten und Produktionsstandorten erfolgte nach dem Kriterium der niedrigsten Kosten. Die ökonomisch getriebene Konzentration auf wenige Produktionsstätten in Verbindung mit einer unkontrollierten Verlängerung von Lieferketten mit „verlängerten Werkbänken“ in Schwellenländern verschärfte deren Anfälligkeit für Lieferabrisse und reduzierte die Versorgungssicherheit des Medizinbetriebs.
Ökonomisierung der Medizin
Corona hat auch demonstriert, dass die Ökonomisierung der Medizin der falsche Weg ist. Daseinsvorsorge ist über wettbewerbliche Konkurrenz nicht zu erreichen. Die an niedrigen Kosten orientierte Ausstattung des Medizinbetriebs mit Personal und Medizinprodukten führt zu ethischen Dilemma-Situationen für Ärzte und Pflegekräfte sowie zu Zweifeln an der eigenen ärztlichen und pflegerischen Mission.
Die Studie zum „Umgang mit Mittelknappheit und ärztlicher Rationierung“ (Strech, 2014) machte transparent, dass 68% der befragten Ärzte bestätigten, aufgrund begrenzt verfügbarer Finanzmittel bei GKV-Versicherten nicht mehr alle nützlichen Leistungen erbringen zu können.
In der Studie von Ghanem et al. (2015) berichteten 82% der Ärzte, der zunehmende Kostendruck beeinträchtige ihre Arbeitszufriedenheit. In der KBV-Studie beklagten 68% der befragten Nachwuchsmediziner den „starken ökonomischen Druck“ und den Zeitdruck bei der Versorgung von Patienten (Hillienhoff/Osterloh, 2019; Korzillius, 2020). Eine Umfrage des Berufsverbands Deutscher Chirurgen (Siewert et al., 2021) belegt die Konsequenzen der Ökonomisierung der Medizin: ethische Konflikte durch Verweildauerreduktion, Patientenselektion, Unterlassen unrentabler medizinischer Versorgung und Einführung lukrativer Operationsmethoden. Der Druck durch regelmäßiges Reporting ökonomisch relevanter Leistungszahlen steht im Gegensatz zur ärztlichen Werteordnung; darunter leidet die berufliche Zufriedenheit und die damit verbundenen Zielkonflikte verschärfen den Nachwuchsmangel bei Assistenzärzten.
Verantwortung als Entscheidungs-kriterium im Krisenfall
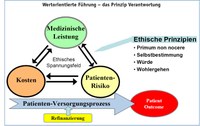
Die Corona-Pandemie hat weiterhin gezeigt, dass die „Führungsdimension: Verantwortung“ im Medizinbetrieb eine spezielle Bedeutung hat. Alle Entscheidungen und Handlungen, egal ob organisatorischer, finanzieller, beschaffungsbezogener oder therapeutischer Art, sind primär auf die Sicherstellung des Wohls des Patienten gerichtet und sind den medizin-ethischen Maximen „primum nihil nocere“, „Patienten-Wohlergehen“, „Autonomie“ und „Würde“ unterworfen (Wiesing, 2020; von Eiff, 2014).
Übernahme von Verantwortung zeigt sich an dem ethischen Prüfkriterium des Risiko-Ausmaßes, das der Patient trägt, wenn aus Kostengründen oder Ressourcenknappheit Rationierung im Medizinbetrieb durchgeführt wird, ein billiges, aber mit höherem Handhabungsaufwand verbundenes Medizinprodukt beschafft wird oder notwendige Maßnahmen zur Erhöhung der Patientensicherheit (z.B.: Arzneimittelversorgung nach dem Prinzip „Closed Loop Medication Administration“; von Eiff, 2021a) unterlassen werden (Abb. 1).
Eine weitere Erfahrung aus der Corona-Krise mit Relevanz für die Führung ist die Bedeutung von Verlässlichkeit in der Aussage, der Berechenbarkeit im Verhalten in Verbindung mit einer klaren, unmissverständlichen Kommunikation auf Basis verlässlicher, ehrlicher und nachvollziehbarer Informationsinhalte.
Als gravierendes Führungsdefizit gilt, wenn Führungspersonen sich auf Ankündigungen beschränken, aber die Erarbeitung konkreter Konzepte, die Klärung von Umsetzungsdetails und die Auseinandersetzung mit Realisierungshindernissen nicht als ihre Aufgaben betrachten.
Kommunikationsbotschaften müssen nachvollziehbar und widerspruchsfrei sein.
Durch widersprüchliche Informationen über die Wirksamkeit von Mund-Nasen-Schutzmasken, über die umstrittene Effektivität der Corona-App oder gegensätzliche Diskussionen um Kitas und Schulen als Infektionsquelle, umstrittenes Vorgehen bei der Beschaffung sowie Verteilung von Impfstoff und Antigen-Tests verspielt eine Führung nicht nur Vertrauen und Akzeptanz, sondern liefert die Entschuldigung für infektiologisch bedenkliches Sozialverhalten von Corona-Leugnern.
Corona hat weiterhin bezüglich etablierter (zentralistischer) Führungskonzepte und praktizierter Zusammenarbeitsformen – auch im Hinblick auf deren motivierende bzw. sinngebende Wirkung – einige Erkenntnisse vermittelt.
„Krisenmanagement am Bett“ ist Team-Management.
Die medizinische und soziale Versorgung von Covid-19-Patienten ist komplex, erfordert Fachwissen verschiedener Disziplinen und das Zusammenwirken unterschiedlicher Berufsgruppen. Eine wirksame Behandlungsmethode war am Anfang der Pandemie nicht vorhanden und spezifische Medikamente gab es nicht. Der Behandlungsprozess war getrieben durch Versuch und Irrtum. Durch gegenseitigen Erfahrungsaustausch und gemeinsame Entwicklung von Prozessabläufen sowie deren unbürokratische Umsetzung fanden Lernprozesse im Team statt, dies bei hoher individueller Arbeitsautonomie und Verantwortung.
Die vielleicht wichtigste Erkenntnis der Corona-Krise für die zukünftige strategische Neuausrichtung des Beschaffungsmanagements ist, dass die „Kostendrücker“ unter den Einkäufern zuerst von Lieferabrissen betroffen waren und Bestandskunden bevorzugt beliefert wurden. Lieferbeziehungen sind wirtschaftlich erfolgreich und im Krisenfall belastbar, wenn sie auf Vertrauen, Fairness, Verlässlichkeit und Verbindlichkeit gründen. Strategische Partnerschaften mit den Vertragskomponenten Risk Sharing, Prozess-Integration, Change Management Support, Investitionsverflechtung und innovativer Fi-nanzierung werden daher die Beschaffungsbeziehungen in Zukunft prägen.
Handlungsschwerpunkte für eine erfolgreiche Führung:
die postpandemische Perspektive
Der postpandemische Maßnahmenkatalog erfolgreicher Führung sollte sich auf Aktionsfelder konzentrieren, die in kurzer Zeit Wirkung zeigen und den primären Anliegen der am Patienten tätigen Berufsgruppen Rechnung tragen. Für ganzheitliche, organisationsumfassende Veränderungsprozesse von Führungsformen, Organisationsstrukturen, Arbeitsabläufen und der Unternehmenskultur ist keine Zeit mehr und den Mitarbeitern ist ein solches langfristiges Konzeptverständnis nicht mehr zu vermitteln.
Die Arbeitsbedingungen in den Kernberufen des Medizinbetriebs sind den Anforderungen der Mitarbeiter und den Bedingungen des Arbeitsmarktes anzupassen: Arbeitszeiten sind familienfreundlich und orientiert an den Erkenntnissen der Arbeitswissenschaften, des Risikomanagements und des betrieblichen Gesundheitsmanagements zu gestalten. Zu einem Maßnahmenprogramm gehören weiterhin die Verbesserung der Entgeltsituation, die Unterstützung mit Gehaltsnebenleistungen (z.B. kostenlose Kita-Plätze mit 24/7-Betreuung, Wohnungssubvention in Ballungsgebieten, Fahrtkostenerstattung) und die Einführung innovativer Arbeitszeitregelungen.
Voraussetzung ist eine vorausschauende
Personalbedarfsplanung in Verbindung mit einer klaren Strategie für Anwerbung, Auswahl, Einführung und Entwicklung neuer Mitarbeiter.
Überdurchschnittliche Fluktuationsraten,
Zunahme des Burnout-Syndroms, kurze Verweildauer im Beruf, Überalterung in der Pflege und bei Ärzten, Flucht aus Medizinberufen in Verwaltungsberufe sind klare Anzeichen für langjährige strukturelle Versäumnisse in der Personalpolitik.
Wenn die Zahl der zu leistenden Überstunden in der Pflege steigt und die Anzahl der Nachtdienste pro Arzt zunimmt und gleichzeitig freiwerdende Stellen gezielt über Monate nicht besetzt werden, um Kosten zu sparen, ist dies auch das Resultat einer Personalpolitik, die nach der Maxime arbeitet: „Kostensenkung vor Mitarbeiterschutz und Patientensicherheit“.
Alle diese Maßnahmen setzen eine fachlich kompetente und zu nachhaltiger Unterstützung der Mitarbeiter bereite Führung voraus. Führung ist der zentrale Erfolgsfaktor des notwendigen Wandels der „Arbeitswelt: Krankenhaus“. Führung prägt durch aktives Vorleben und durch das Schaffen von förderlichen Rahmenbedingungen die Organisationsstruktur und die Unternehmenskultur. Die Kultur der Zusammenarbeit und die Werte, nach denen gedacht und gehandelt wird, sind entscheidend für die Agilität einer
Organisation, für deren Innovationsfähigkeit und für deren Sicherheit im Hinblick auf Patientenrisiken.
Führung ist gefordert, die o.g. Einzelmaßnahmen zur Verbesserung der Attraktivität des „Arbeitsplatzes: Krankenhaus“ umzusetzen, und zwar auf der Basis einer Führungsphilosophie, die Patientenwohlergehen, Patientensicherheit und Mitarbeiterzufriedenheit im Fokus hat und dadurch „automatisch“ auch wirtschaftlich erfolgreich ist. Dass dies funktioniert zeigt das Beispiel der MAYO Clinic, die für ihren internationalen Exzellenz-Status bekannt ist. MAYO steht für exzellente Medizin und patientenzentrierte Versorgung, ist bekannt für eine Führungskultur des gegenseitigen Respekts der Berufsgruppen, eines klaren medizinisch orientierten Wertesystems („first do no harm“) und einem „relativierten“ Stellenwert der Ökonomie im Medizinbetrieb: „Administrators are partners, but they are no equal partners, and this is purposeful“ (Berry/Seltmann, 2008).
In der aktuellen Arbeitsmarkt- und Arbeitsplatzsituation in den Krankenhäusern kommt es nicht darauf an, das vermeintlich „beste“ Führungskonzept zu adaptieren, sondern einen eigenen Weg zu finden, eine eigene Führungskultur zu entwickeln, die
• eine klare Vision hat und den Sinn in der Arbeit vermittelt,
• eine Zusammenarbeitskultur der Transparenz und des gegenseitigen Respekts pflegt,
• patientenzentriert ist,
• für reibungslose digital basierte Arbeitsabläufe und unterstützende Ausstattung bei Medizinprodukten sorgt,
• durch Coaching, Mentoring und Supervision die „handwerkliche“ Qualifikation der Mitarbeiter professionalisiert sowie deren Stress-Resilienz steigert,
• familienfreundliche und gesundheitsförderliche Arbeitsbedingungen schafft und
• ein faires Vergütungs- und Anreizsystem etabliert, das die Bestandteile Individualvergütung, Teamvergütung und Gehaltsnebenleistungen aufweist.
Alle Maßnahmen, die in dieses Raster passen, sind geeignet, die aktuelle unbefriedigende Situation der „Arbeitswelt: Krankenhaus“ kurzfristig zu verbessern. Attraktive Arbeitsbedingungen sind die Grundlage für die Erreichung eines Marken-Status, der wiederum mit einem Magnet-Effekt auf dem Arbeitsmarkt verbunden ist.
Solange Controller attraktivere Arbeitsbedingungen mit höherem Gehalt haben als Pflege und Ärzte, wird sich der Fachkräftemangel am Bett verstärken.
Die Arbeitsbedingungen und das Entgelt sind die kritischen Erfolgsfaktoren für Führung und Personalpolitik, wenn es darum geht, den „War for Talent“ als Krankenhaus zu gewinnen.
Epilog: Wertschätzung durch
Klatschen auf dem Balkon
In der Gesellschaft wurde die Leistung von Pflegekräften und Ärzten bei der Versorgung von Covid-19-Patienten durch abendliches Klatschen auf Balkonen honoriert. Die Politik erkannte die Notwendigkeit einer öffentlichen Wertschätzungsgeste und reagierte mit dem Versprechen, einen einmaligen (steuerfreien) Corona-Bonus in Höhe von 1.500 Euro an Pflegekräfte zu zahlen. Der staatliche Unterstützungsbetrag wurde dann auf 1.000 Euro reduziert und nicht alle Pflegekräfte durften partizipieren. Die grundlegenden Strukturprobleme wurden nicht angegangen, so dass viele Pflegekräfte das Empfinden hatten, mit dieser Prämie und den abendlichen Klatschaktionen abgespeist worden zu sein.
Der mysteriöse Streetart-Künstler Banksy drückte seinen Dank an die Pflege-Helden der Corona-Krise durch ein Gemälde im General Hospital Southampton aus, das er „Game Changer“ i. S. v. „Bewusstseinsveränderer“ nannte: Ein kleiner Junge hält eine Krankenschwester-Puppe in der Hand und lässt diese wie Batman durch die Luft sausen. Sie trägt Mund-Nasen-Schutz, weiße Schwesterntracht mit rotem Kreuz und einen Batman-Umhang. Neben dem Jungen steht ein Papierkorb, in dem eine Batman-Figur und eine Spiderman-Puppe ausrangiert liegen. Das Verständnis für die wahren Helden hat hier einen Wandel erfahren.
Fragt sich, wann der durch Corona angestoßene Sinneswandel zu erkennbaren Strukturveränderungen der Arbeitsbedingungen für die „am Bett Tätigen“ in Krankenhäusern und Pflegeeinrichtungen führt. Hier ist Führung gefordert: in Krankenhäusern wie in der Politik und in Verbänden. <<
von:
Dr. med. Maximilian C. von Eiff1
Univ.-Prof. Dr. rer. pol. Dr. biol. hom. Wilfried von Eiff2
Priv.-Dozent Dr. med. Mohamed Ghanem MBA3
1: Klinik für Urologie, Kinderurologie und Uro-Gynäkologie, St. Josef Krankenhaus Hamm (Franziskus Stiftung Münster)
2: Academic Director Center for Health Care Management and Regulation (HHL Leipzig Graduate School of Management und Leiter des Centrums für Krankenhaus-Management (Uni Münster). Aufsichtsrat der Kerckhoff-Klinik (Bad Nauheim)
3: Geschäftsführender Oberarzt an der Klinik für Orthopädie, Unfallchirurgie und Plastische Chirurgie sowie Ärztlicher Leiter der Zentralen Einrichtung für Physikalische Therapie und Rehabilitation, Universitätsklinikum Leipzig AöR.
Zitationshinweis:
von Eiff, M., von Eiff, W., Ghanem, M.: „Corona-Effekte oder die Krise als Chance“ in: „Monitor Versorgungsforschung“ (03/21), S. 34-37. http://doi.org/10.24945/MVF.03.21.1866-0533.2316
Literatur
Berry, L.L., Seltmann, K.D. (2008): Management Lessons from Mayo Clinic. New York u.a. 2008.
von Eiff, M.C., von Eiff, W. (2020): The Digitalization of Health Care. In: HealthManagement.org The Journal, Vol. 20, Issue 2, 2020, 144-149.
von Eiff, W. (2014): Ziele einer medizinischen, ökonomischen und ethischen Reflektion. In: von Eiff, W. (Hrsg.): Ethik und Ökonomie in der Medizin. Heidelberg 2014, Seite 3-35.
von Eiff, W. (2020): Lieferabrisse im Gesundheitswesen. Wertorientierung statt Rückkehr zur Normalität: Die Lehren aus der Corona-Krise. In: Das Krankenhaus, 10/2020, Seite 870-874.
von Eiff, W. (2021): Lieferabrisse bei PSA-Produkten vermeiden. Postpandemische Perspektive im Beschaffungsmanagement: Strategische Partnerschaften. In: Health und Care Management, 11. Jg., Heft 1/2, Seite 34-35.
von Eiff, W. (2021a): KHZG-Förderbereich „Medikationslogistik“: Elektronische Versorgungsschränke im digitalen Closed-Loop-Konzept. In: Krankenhaus-IT-Journal, Ausgabe 1/2021, Seite 26-30.
Ghanem, M., Schnoor, J., Heyde, C.-E., Kuwatsch, S., Bohn, M., Josten, C. (2015): Management Strategies in Hospitals. Scenario Planning. In: GMS Interdiscip ÜPlastic Reconstr Surg DGPW (2015) 4:1-7. doi: 10.3205/iprs000065.
Hillienhoff, A., Osterloh, F. (2019): Zu wenig Zeit für die Patienten. In: Deutsches Ärzteblatt, Jg. 116, Heft 14, 5. April 2019, Seite C541-2.
IGES (2017): www.iges.com/kunden/gesundheit/forschungsergebnisse/2017/krankenpflege; zuletzt besucht am 10.03.2021.
Korzillius, H. (2020): Ärzte fühlen sich überlastet. In: Deutsches Ärzteblatt, Jg. 117, Heft 5, 31. Januar 2020, Seite C 164-5.
Mangiapane, S., Zhu, L., Czihal, T., von Stillfried, D. (2021): Veränderungen der vertragsärztlichen Leistungsinanspruchnahme während der COVID-Krise. Tabellarischer Trendreport für das 1. bis 3. Quartal 2020. Zentralinstitut für die kassenärztliche Versorgung in der Bundesrepublik Deutschland. Berlin 2021. www.zi.de/publikationen/trendreport-covid-krise; zuletzt besucht am 07.03.2021.
Siewert, C., Wehkamp, K.-H., Krones, C.J., Vogd, W., Allemeyer, E. (2021): Ökonomie hat hohen Stellenwert. Bewerbungsgespräche von Chefärzten. In: Deutsches Ärzteblatt, Jg. 118, Heft 4, 29. Januar 2021, Seite 160-163.
Strech, D. (2014): Rationierung im klinischen Betrieb. Wahrnehmung von Klinikärzten und Praxisempfehlungen. In: von Eiff, W. (Hrsg.): Ethik und Ökonomie in der Medizin. Heidelberg 2014, Seite 245-265.
Wiesing, U. (Hrsg.; 2020): Ethik in der Medizin. Ein Studienbuch. 5. Erweiterte, aktualisierte und vollständig durchgesehene Auflage, Stuttgart 2020.