Über 13 Milliarden Euro für den Erhalt des Status quo?
doi: http://doi.org/ 10.24945/MVF.02.21.1866-0533.2289
>> „Damals ging es in einem breiten Konsens von Politik, Krankenkassen und Krankenhäusern darum, möglichst viele nicht dringlich notwendige Krankenhaus-Leistungen zu verschieben“, entgegnete im Dezember vergangenen Jahres Dr. Gerald Gaß, der Präsident der DKG (2), einem „Plusminus“-Bericht mit dem Titel „Corona-Hilfen für Krankenhäuser“ (3). Frei nach den Worten des Gesundheitsministers Spahn „What ever it takes“ sollten die Kliniken – so „Plusminus“-Moderatorin Hendrike Brennikmeyer – „richtig viel Geld bekommen, wenn sie bei den dringend benötigen Intensivbetten aufrüsten“. Laut Gaß sei es „unbedingt notwendig“ gewesen, in allen Versorgungsbereichen, auch in psychiatrischen und psychosomatischen Kliniken, Betten freizubekommen, damit „deren Personal in anderen Kliniken Covid-Patienten hätte versorgen“ können. Die ursprünglich von 16. März bis 30. September 2020 geplante einheitliche Freihaltepauschale wurde im Juli 2020 durch die „Covid-19-Ausgleichszahlungs-Anpassungs-Verordnung“, AusglZAV (4), in eine Zahlung nach Leistungsintensität in fünf Gruppen geändert. Diese reichte von 360 bis hin zu 760 Euro für jene Krankenhäuser, die eine hohe Leistungsintensität aufwiesen. „Kleinere Krankenhäuser würden so bei der Pauschale nicht berücksichtigt“ warnte daraufhin Steffen Gramminger, der Geschäftsführende Direktor der Hessischen Krankenhausgesellschaft. „50 bis 60 Prozent der Häuser in Hessen“ würden aus dieser Regelung herausfallen, befürchtete er.
Das ist zumindest die Sicht der Krankenhaus-Szene. Eine ganz andere, absolut konträre, brachte Prof. Dr. med. Reinhard Busse (FG Management im Gesundheitswesen, TU Berlin) ein. Er erklärte über 300 Interessierten im wegweisenden Online-Format des „Spreestadtforums und Berliner Kranken-hausseminars“, wie es den Krankenhäusern im Covid-19-Jahr 2020 wirklich erging. Sein Vortrag zu „Analyse der Fallzahlen, Belegung und Sterblichkeit nach Indikationen und Krankenhausgröße“ zeigte, was angesichts des apostrophierten Systemkollaps wirklich geschah: Wenig bis nichts, es gab ihn schlichtweg nicht!
Laut den Auswertungen von Busse und seinem Team ging die Zahl der stationären Fälle in den DRG-Häusern aufs ganze Jahr 2020 (im Vergleich zu 2019) gesehen lediglich um 13% zurück. Sehr wohl hätte es aber in der ersten Corona-Welle einen größeren Rückgang gegeben – um circa 30% in den Kalenderwochen 11-21.
Laut der weiteren Auswertung auf Basis der im zur Verfügung gestellten InEK-Daten wurden im Corona-Jahr 172.000 stationäre (davon 36.000 in-
tensivmedizinische) Co-
vid-19-Fälle behandelt. Das waren aber nur 1% aller stationären Fälle oder 2% der Behandlungstage. Der Grund für den Unterschied: eine längere Verweildauer der Covid-19-Fälle von im Schnitt 11,2 Tagen (intensivmedizinische Fälle 9,1 Tage)
Nun wurden 55% dieser 172.000 Fälle (wobei Fall nicht gleich Patient ist, weil hier auch Verlegte mitgezählt werden) 2020 in den 330 größten Krankenhäusern (mit 400 Betten und mehr) behandelt. Die 538 kleinsten Kliniken (bis 149 Betten) hingegen haben laut Busse insgesamt nur 12.405 Fälle oder 7% aller Covid-19-Fälle betreut. Während die Großen pro Haus im Schnitt 442,2 Fälle betreuten, waren es bei den Kleinen gerade mal 23,1 – pro Jahr!
Dafür bekamen sie aber jede Menge Geld (s. Tab. 1.). Jedoch ab der zweiten Corona-Welle sehr unterschiedlich, eben je nach Größe. Busse ist der Meinung, dass es doch nicht richtig sein könne, wenn psychiatrische Kliniken und kleine Häuser Freihaltepauschalen bekommen würden, die kaum Covid-19-Patienten behandeln. Hingegen würden die großen Krankenhäuser, die die meisten Corona-Patienten betreut und damit weniger bis keine freien Betten haben, unterdurchschnittlich wenig bekommen.
Dennoch wäre all dieses viele Geld – immerhin 13 Milliarden Euro – gut angelegt gewesen, wenn mit dieser Freihaltepauschale wirklich vorher belegte Betten, speziell Intensivbetten freigehalten worden wären. Das mussten sie aber gar nicht, weil sie 2020 nie belegt gewesen waren, die Jahre davor übrigens auch nicht.
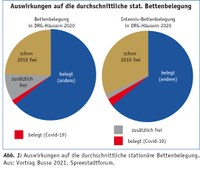
Im Vor-Corona-Jahr 2019 (und auch schon davor) sah es nach Busses Angaben so aus, dass im Schnitt aller DRG-Häuser rund 25% der Betten leer standen, bei den Intensivbetten waren es ungefähr 30%, während es bei den psychiatrischen Kliniken ungefähr 7% waren.
Genau mit diesem Leerstand gingen die deutschen Kliniken in das Corona-Jahr 2020.
Und was passierte, was man natürlich vorher nicht wissen, nur ahnen konnte? Zu diesem Leerstand kam noch zusätzlich leerer Bettenbestand hinzu. Auch machte die viel gefürchtete Zahl der Corona-Patienten lediglich 2% der Belegungstage oder 1,3% aller Betten aus. Bei den Intensivbetten war es ähnlich: Corona-Patienten belegten 2020 rund 5% der belegten oder 4% aller Betten. Bei den psychiatrischen Häusern hingegen hätte sich der Leerstand mehr als verdoppelt. Wobei die Bettenauslastung sehr stark nach Größen variierte. In den kleinen Häusern bis 150 Betten standen im Corona-Jahr 2 von 5 Betten leer, bei den größeren Häusern ab 800 Betten seien es rund 27% gewesen. Insgesamt hätte die Bettenauslastung im Jahr 2020 bei 67% gelegen.
Nun macht Busse, dessen evidenzgestützte Aussagen nicht erst seit dem letzten Krankenhaus-Report der BertelsmannStiftung (6) zu Schnappatmung bei so manch einem Krankenhausmanager oder Landrat führt, eine spannende Rechnung auf. Er rechnet, wissend dass der von ihm und seinem Team dedektierte Belegungsrückgang von minus 14 Millionen Krankenhaustagen im Jahr 2020 fast genau der kompletten Bettenkapazität der 538 kleinsten Häuser entspricht: Selbst wenn all diese kleinen Krankenhäuser geschlossen worden wären, wäre die Bettenbelegung in den verbliebenen 900 nur auf 74% gestiegen. Erst bei Wegfall der kleinsten 750 Häuser (bis 199 Betten) – was rund der Hälfte aller deutschen Krankenhäuser entspricht – wäre die Bettenbelegung in den verbliebenen 714 Häusern auf 80% gestiegen. Immer noch weit weg von voll.
Da das lediglich Durchschnittswerte wären, kämen auf die deutsche Krankenhauslandschaft – geprägt von vielen kleinen Häusern – „gravierende Auswirkungen“ zu. Seine düstere Prognose, gestützt auf seine aktuellen Analysen des Corona-Jahrs, die indikationsspezifisch zum Teil recht hohe Rückgänge der Leistungsinanspruchnahme gezeigt haben: „Die Bettenauslastung wird vermutlich nie wieder das Vor-Corona-Niveau erreichen.“ Bei bestimmten Indikationen müsse man davon ausgehen, dass diese auch künftig niedriger bleiben wird. Was heiße: „Wir werden Hunderte von Krankenhäusern haben, die nie wieder ihre Betten werden auslasten können.“
Das führt den Meister der Zahlen und Prognosen zu dem Spruch: „Wenn man irgendwas untertunneln will, muss man sich auch fragen, wo man am Ende wieder herauskommen will.“ Will heißen: Weiter subventionieren oder strategisch handeln, um eine zukunftsfähige Krankenhausversorgung zu schaffen? Dies auf Basis folgender Annahme Busses: Es ist davon auszugehen, dass für nächstes und die kommenden Jahre nicht alle Patienten zurückkommen werden, sondern dauerhaft minus 9, 10 oder auch 13 Prozent der Fälle fehlen. Dann hätte man die Wahl, weiterhin defizitäre Krankenhäuser temporär zu finanzieren oder – so Busse – endlich die Frage zu beantworten, „wie lange man die eigentlich noch mit durch päppelt“. Busse, der eher für früher denn später plädiert: „Irgendwann muss die Kalkulationsbasis angepasst werden.“ Dies sei eine wichtige Herausforderung, deren Ausgang – Stand heute – niemand kenne. Doch müsse man auf Basis der von ihm analysierten Daten „wahrscheinlich Hunderte von Krankenhäusern vom Netz nehmen“.
Sein Petitum lautet, dass es künftig keine Frage mehr sein dürfe, wie viel Geld man insgesamt für den Krankenhaussektor zur Verfügung stellen möchte, sondern was man damit erreichen will. Das Land Dänemark habe über zehn Jahre pro Bürger ungefähr 1.000 Euro für die Restrukturierung seines Krankenhaussektors in die Hand genommen. Deutschland habe zum Vergleich alleine im letzten Jahr pro Bürger ungefähr 150 Euro in die Hand genommen und damit nichts als Leerstand finanziert. Busse, der sich nie zu schade ist für klare und ebenso harte Worte: „Wir haben damit keinen Tacken Reform bekommen.“
Wenn man das auch noch in diesem Jahr fortführen würde, wären schon 30 Prozent des Geldes, das man eigentlich für eine grundlegende Krankenhausreform hätte ausgeben können, „in den Erhalt des Status quo geflossen.“ Wenn man schon den Krankenhaussektor insgesamt weiter stützen will, müsse das mit einer Restrukturierungsmaßnahme verbunden sein. Seine Warnung: „Sonst muss man auch noch die nächsten zehn Jahre Leerstandspauschalen bezahlen.“ <<
von:
MVF-Chefredakteur Peter Stegmaier
Zitationshinweis:
Stegmaier, P.: „Über 13 Milliarden Euro für den Erhalt des Status quo?“, in „Monitor Versorgungsforschung“ (02/21), S. 20-21. doi: http://doi.org/10.24945/MVF.02.21.1866-0533.2289
Literatur
1: https://www.dkgev.de/themen/finanzierung-leistungskataloge/covid-19/vereinbarung-nach-21-abs-7-khg/
2: https://www.dkgev.de/dkg/presse/details/plusminus-beitrag-haelt-faktencheck-nicht-stand/
3: https://www.ardmediathek.de/daserste/video/plusminus/corona-hilfen-fuer-krankenhaeuser-milliarden-zahlungen-helfen-kaum/das-erste/Y3JpZDovL2Rhc2Vyc3RlLmRlL3BsdXNtaW51cy8wNDYzOWI5OC0wN2I3LTRiM2EtYjA5Ny0yNTRjNzdmNTJlMmQ/
4: https://www.buzer.de/AusglZAV.htm
5: https://www.hessenschau.de/gesellschaft/kritik-an-freihaltepauschalen-fuer-covid-patienten-haelfte-der-kliniken-geht-leer-aus,corona-freihaltepauschale-100.html
6: https://www.bertelsmann-stiftung.de/de/publikationen/publikation/did/zukunftsfaehige-krankenhausversorgung